
Lymphome
(Lymphdrüsenkrebs, Lymphknotenkrebs)
Lymphome: Definition, Entstehung und Häufigkeit
Lymphome sind seltene, zumeist maligne, also bösartige Tumoren des lymphatischen Systems. Umgangssprachlich ist daher oft von „Lymphdrüsenkrebs“ oder „Lymphknotenkrebs“ die Rede. Unterschieden wird in der Regel zwischen
- Hodgkin-Lymphomen auch als Morbus Hodgkin oder Lymphogranulomatose bekannt (Anteil etwa 25 Prozent)
- sowie der heterogenen Gruppe der Non-Hodgkin-Lymphome (Anteil etwa 75 Prozent).
Maligne Lymphome gehören – wie auch Leukämien – zu den so genannten Hämatologischen Neoplasien, also bösartigen Erkrankungen des Blutsystems. Unter der Bezeichnung
Non-Hodgkin-Lymphome werden dabei gut 30 unterschiedliche Lymphom-Unterarten zusammengefasst, verbunden mit jeweils eigenständigen Prognosen und spezifischen Therapien. Eine seltene Form des des Non-Hodgkin-Lymphoms ist das primär mediastinales B-Zell-Lymphom (PMBCL), welches im vorderen Mediastinum (Brustraum zwischen den Lungen) entsteht.
Wie entstehen Lymphome?
Lymphome resultieren aus entarteten Lymphozyten, einer Gruppe der weißen Blutkörperchen, die vor allem für die Immunabwehr von Bedeutung sind. Differenziert wird hier zwischen B-Lymphozyten, die Antikörper gegen Krankheitserreger produzieren, und T-Lymphozyten, aus denen sich Abwehrzellen entwickeln. Die Einteilung der unterschiedlichen Unterarten von Non-Hodgkin-Lymphomen ergibt sich unter anderem daraus, ob sie von B- oder T-Zellen abstammen. Zudem wird hier nach aggressiven und indolenten (schmerzlosen) Arten unterschieden.
Was sind die Ursachen von Lymphdrüsenkrebs?
Die konkreten Ursachen von Lymphomen sind bislang nicht bekannt. Das Robert Koch Institut listet als Risikofaktoren unter anderem
- Umweltgifte,
- eine angeborene oder erworbene Immunschwäche,
- radioaktive Strahlung,
- Chemotherapien sowie
- seltene Autoimmunerkrankungen.
Als Auslöser oder die Erkrankung begünstigende Faktoren diskutiert werden darüber hinaus auch bestimmte Viren und Krankheitserreger wie das Epstein-Barr-Virus (EBV), das Bakterium Helicobacter pylori sowie das HI-Virus (AIDS-Erreger).
Aggressive und indolente Non-Hodgkin-Lymphome
Abhängig unter anderem vom jeweiligen Grad der Bösartigkeit, ihrer Wachstumsgeschwindigkeit und der Art und Weise, wie die Tumoren streuen, werden Non-Hodgkin-Lymphome in zwei Hauptgruppen – aggressive und indolente Lymphome – unterteilt. Indolente (schmerzlose) Arten wachsen langsam, während sich die aggressiven Varianten schnell im Körper ausbreiten und deutlich mehr Symptome verursachen. Zu den Non-Hodgkin-Lymphomen zählt etwa das Burkitt-Lymphom oder das primär mediastinale B-Zell-Lymphom (PMBCL); als indolent gelten beispielsweise Lymphome des Magens, also so genannte MALT-Lymphome, sowie follikuläre Lymphome.
Unsere Experten
Klinikdirektorin
Univ.-Prof. Dr. Beate Timmermann
Spezialist im OnkoZert-Behandlungsprogram Lymphome

Dr. med.
Ronald Richter
Oberarzt,
Facharzt für Strahlentherapie
Kontakt
Sie möchten sich über die Protonentherapie am WPE informieren? Unser Case Management ist für Sie da. Dieses klärt sämtliche Anfragen gemeinsam mit Ihnen & unseren Spezialist:innen.
Telefon: 0201 723 6600
Wie häufig treten Hodgkin- und Non-Hodgkin-Lymphome auf?
Lymphome zählen in Deutschland im Vergleich zu Organtumoren wie Brust- oder Darmkrebs zu den seltenen Krebserkrankungen.
Laut Angaben des Robert Koch Instituts wurde im Jahr 2019 in rund 2.500 Fällen Morbus Hodgkin diagnostiziert. Betroffen waren vor allem Männer und Frauen im jungen bis mittleren Erwachsenenalter; Kinder und Jugendliche erkranken vor allem zwischen dem zehnten und 15. Lebensjahr, ungefähr ein Viertel der Patientinnen und Patienten war älter als 60 Jahre. Das Risiko für eine Erkrankung liegt bei 0,2 (Frauen) bzw. 0,3 Prozent (Männer).
Bei Non-Hodgkin-Lymphomen sind in der Regel Menschen ab etwa 70 Jahren betroffen. 2019 zählte das Robert Koch Institut deutschlandweit etwa 18.336 Personen, die an einem Non-Hodgkin-Lymphom erkrankt waren, davon deutlich mehr Männer (10.323) als Frauen.
Podcast PrO-Ton
Die Podcast-Reihe zur Protonentherapie am WPE soll Zuhörenden unser Zentrum und unsere Therapie auf persönlichere Weise näher bringen.
Heilungschancen bei Lymphdrüsenkrebs
Die Heilungschancen bei Morbus Hodgkin sind günstig bei entsprechender Therapie, die relative Fünf-Jahres-Überlebensrate beträgt etwa 80 bis 90 Prozent.
Auch bei Non-Hodgkin-Lymphomen sind die durchschnittlichen Heilungschancen bei frühzeitiger Diagnose und Therapie recht gut. Die Fünf-Jahres-Überlebensrate liegt bei etwa 70 Prozent und damit deutlich besser als bei manchen soliden Tumoren.
Gerade angesichts der vielversprechenden Heilungschancen bei Lymphdrüsenkrebs ist es wichtig, dass die jeweilige Therapie möglichst wenig Nebenwirkungen hat, um das Risiko von Spätfolgen und Zweittumoren so gering wie möglich zu halten.
Gibt es spezifische Lymphdrüsenkrebs Symptome?
Symptome bei Lymphdrüsenkrebs können vielfältig sein. Lymphome können zum einen unspezifische Beschwerden hervorrufen, die auch für andere Erkrankungen gelten. Dazu gehören beispielweise
- starker Nachtschweiß,
- hohes Fieber
- und massiver Gewichtsverlust.
Zum anderen gibt es auch eher spezifische Symptome für Lymphome: Hauptmerkmal und erstes Anzeichen sind schmerzlose Lymphknotenschwellungen, zumeist am Hals, seltener in den Achseln oder Leisten.
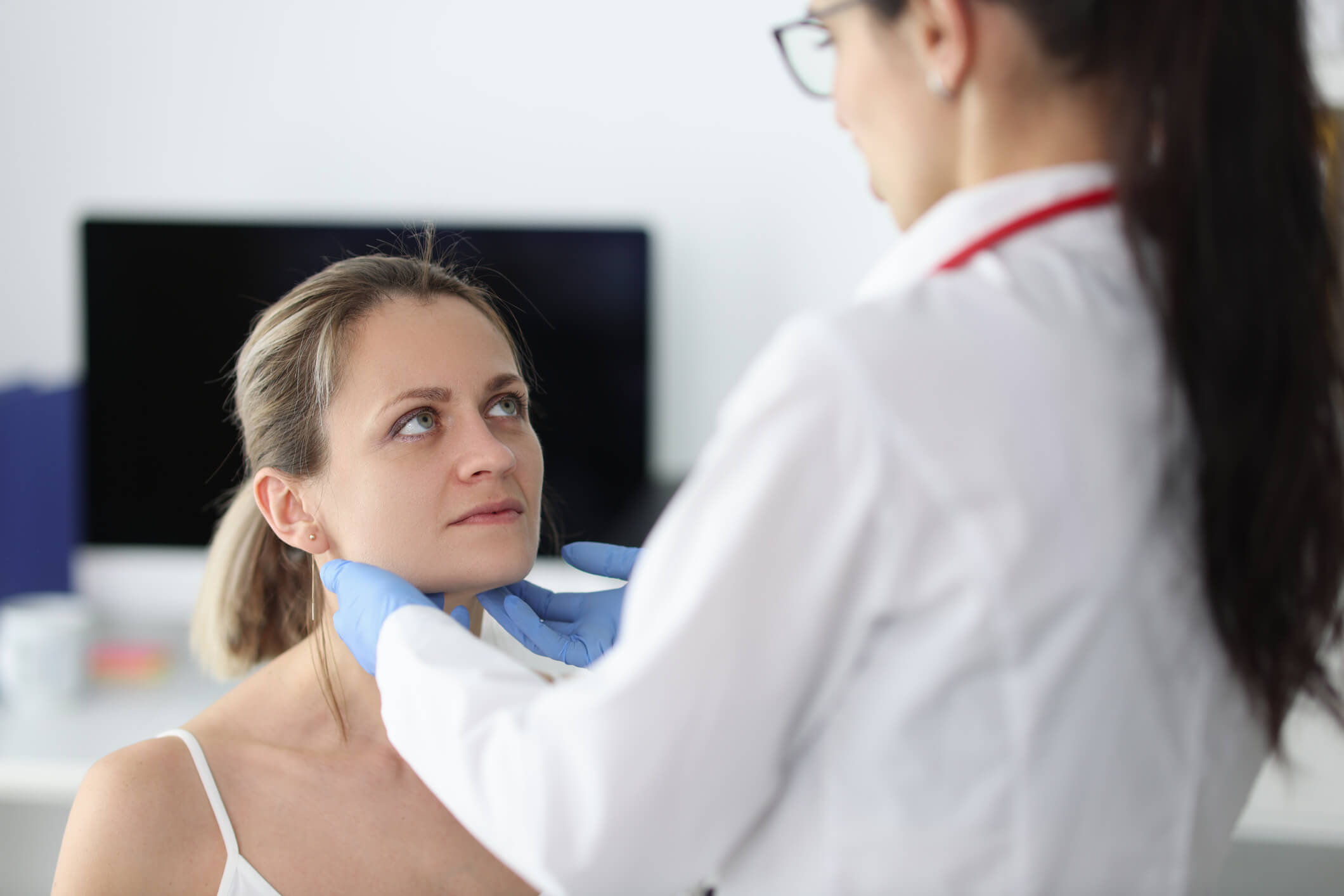
Kann ein Lymphom Metastasen bilden?
Lymphgewebe findet sich im gesamten Körper. Folglich bleibt die Entstehung von Lymphomen meist nicht auf die Lymphknoten beschränkt. Auch Organe wie Lunge, Leber, Knochenmark und Milz können betroffen sein, gerade im fortgeschrittenen Verlauf der Erkrankung. Und auch außerhalb des lymphatischen Systems, also etwa im Magen, auf der Haut oder im Gehirn, sind in seltenen Fällen Lymphome möglich.
Wie erfolgt die Lymphom Diagnose?
Um die Diagnose für eine Lymphom zu erstellen, sind umfangreiche Untersuchungen notwendig. Aufschluss gibt unter anderem eine Lymphknotenbiopsie, also die Entnahme einer Gewebeprobe. Um im Rahmen einer feingeweblichen Begutachtung eine gesicherte histologische Diagnose erstellen zu können, sollte idealerweise ein kompletter Lymphknoten entnommen und untersucht werden.
Auch für eine korrekte Klassifizierung der Tumorart und um zunächst herauszufinden, ob es sich um ein Hodgkin- oder Non-Hodgkin-Lymphom handelt, ist eine gewerbliche Untersuchung notwendig. Denn bei Morbus Hodgkin finden sich so genannte Reed-Sternberg-Riesenzellen, die sich aus entarteten B-Lymphozyten entwickelt haben. Diese Riesenzellen kommen bei Non-Hodgkin-Lymphomen nicht vor.
Weitere wichtige Untersuchungsmethoden im Rahmen der Lymphom-Diagnose sind unter anderem:
- Knochenmarkuntersuchung,
- Ultraschall,
- Computertomografie (CT),
- Magnetresonanztomografie (MRT) und
- Positronen-Emissions-Tomografie.
Verwechslungsgefahr mit Lymphknotenmetastasen
Werden Tumorzellen in den Lymphknoten gefunden, lautet die Diagnose nicht automatisch malignes Lymphom. Auch andere Krebsarten breiten sich über das Lymphsystem im Körper aus und können in die Lymphknoten streuen und dort Metastasen bilden.
Welche Stadien gibt es bei einem Lymphom?
Im Rahmen der Lymphom Diagnose ist die Erkenntnis über das jeweilige Tumorstadium besonders wichtig. Denn das Tumorstadium stellt den wichtigsten sogenannten „prognostischen Faktor“ im Hinblick auf die Lymphknotenkrebs Überlebenschancen dar.
Das heißt, vom Tumorstadium kann man eine ungefähre Prognose für die Heilungschancen bei Lymphdrüsenkrebs ableiten, denn die Einteilung in die verschiedenen Stadien erfolgt nach Anzahl befallener Lymphknotenregionen. Die Anzahl befallener Lymphknotenregionen wiederum hat einen starken Einfluss auf die Heilungs- bzw. Überlebenschancen des Lymphoms (Remissionsdauer & Gesamtüberleben) .
- Stadium I: Es ist nur ein einziger Lymphknotenbereich betroffen.
- Stadium II: Es sind Tumoren in zwei oder mehr Lymphknotenregionen auf einer Seite des Zwerchfells feststellbar.
- Stadium III: Es finden sich Tumoren auf beiden Seiten des Zwerchfells.
- Stadium IV: Organe außerhalb des lymphatischen Systems sind betroffen und dies mit oder ohne Tumoren in den Lymphknoten.
WHO-Klassifikation von Lymphomen
Die Weltgesundheitsorganisation (WHO) unterscheidet bei Morbus Hodgkin grundsätzlich zwischen dem klassischen Hodgkin-Lymphom und dem deutlich selteneren nodulären Lymphozyten-prädominanten Hodgkin-Lymphom. Das klassische Hodgkin-Lymphom wiederum wird in vier unterschiedliche Typen eingeteilt:
- nodulär-sklerosierende Lymphone,
- gemischtzellige Lymphome mit ein- und zweikernigen Reed-Sternberg-Zellen,
- lymphozytenarme Lymphone sowie
- lymphozytenreiche Lymphome.
Non-Hodgkin-Lymphome stellen eine sehr heterogene Gruppe dar, die nach ihrer Herkunft als B Zell Lymphome oder T Zell Lymphome bezeichnet werden:
- B Zell Lympome bilden die Mehrheit der Non-Hodgkin-Lymphome (80-85%).
- Indolente (niedrigmaligne) Lymphome (häufigster Vertreter Follikuläres Lymphom – ca. 30% der B-Zell-Lymphome)
- Aggressive Lymphome (häufigster Vertreter – ca. 40% aller B-Zell-Lymphome – diffuses großzelliges B-Zell-Lymphom (DLBCL), ein Subtyp hiervon ist u.a. das primär mediastinale großzellige B-Zell-Lymphom (PMBCL))
- Sehr aggressive Lymphome (z.B. Burkitt-Lymphom)
- T Zell Lymphome bilden etwas 15-20% der Non-Hodgkin-Lymphome. Man unterscheidet
- Indolente (niedrigmaligne) T-Zell-Lymphome (z. B. Mycosis fungoides)
- Aggressive Lymphome (z. B. Follikuläres T-Zell-Lymphom)
- Sehr aggressive Lymphome (z. B. Lymphoblastisches T-Zell-Lymphom)

Sie haben ein Hodgkin- oder Non-Hodgkin-Lymphom und suchen nach der passenden Therapie?
Wenn Sie an einem Lymphom erkrankt und auf der Suche nach einer geeigneten Therapie sind: Nehmen Sie mit unserem Case-Management Kontakt auf. Gemeinsam klären wir, ob eine Strahlentherapie mit Protonen für Sie in Frage kommt.
Case Management: 0201 723 6600 oder wpe@uk-essen.de
Behandlung von Lymphomen
Die jeweils bestmögliche und effizienteste Therapie bei Lymphomen ist im Wesentlichen von der Art des Lymphoms und der Ausprägung (Stadium) der Erkrankung abhängig. Zusätzliche Faktoren für die Therapieoptionen stellen z. B. Alter und Allgemeinzustand der Patienten dar. Die Behandlung von Lymphomen setzt eine entsprechende Expertise dieser seltenen Erkrankungen beim behandelnden Team voraus.
Unerlässlich sind im Vorfeld das so genannte Grading, also die Bestimmung der biologischen Aggressivität des Tumors, sowie das Staging, die Festlegung des initialen Stadiums. Erst wenn diese Schritte erledigt sind, erfolgt die Auswahl der entsprechenden Therapie – gemeinsam mit den jeweiligen Patientinnen und Patienten.
Wo können Lymphome am besten behandelt werden?
Für die bestmöglichen Heilungschancen von Lymphdrüsenkrebs sollte die Behandlung in einem speziellen onkologischen Zentrum erfolgen, das verschiedene Fachdisziplinen miteinander vereint und sich auch auf die Therapie seltener Krebserkrankungen wie Hodgkin- und Non-Hodgkin-Lymphome spezialisiert hat. Universitätskliniken stellen hier eine gute Anlaufstelle dar.
Wie können Lymphome behandelt werden?
Lymphome breiten sich über das Lymphsystem weiter aus. Sie gehören deshalb zu den systemischen Erkrankungen, die prinzipiell den ganzen Körper betreffen können. Selbst wenn Tumoren lokal begrenzt nur an einer oder mehreren Stellen nachgewiesen werden können, ist eine Operation des Lymphoms als einzige Maßnahme deshalb meist keine Therapieoption. Allerdings ist die Entfernung einzelner Lymphknoten in der Regel unerlässlich zur Diagnosestellung.
Etablierte Behandlungsmethoden bei Lymphomen sind
- Chemo- oder Immunchemotherapie sowie
- Strahlentherapie.
Eine alleinige Bestrahlung wird selten und nur bei langsam wachsenden, örtlich begrenzten Lymphomen durchgeführt (indolentes Follikuläres Lymphom im Frühstadium, zusätzliche Immuntherapie/Rituximab empfohlen). Üblich ist meist eine multimodale Behandlung, die unterschiedliche Verfahren miteinander kombiniert. Hochaggressive Lymphome (z. B. Burkitt-Lymphom) werden zumeist primär mit einer intensiven Chemotherapie behandelt. Die Strahlentherapie kommt zur lokalen Tumorverkleinerung ebenfalls zum Einsatz.
Die Strahlentherapie als Behandlungsmethode
Eine Bestrahlung bei Lymphomen ist in direkter Kombination mit einer Chemotherapie möglich (Radio-Chemotherapie) oder als adjuvante Strahlentherapie. Letztere erfolgt im Anschluss an eine Chemotherapie, um die Gefahr eines Rückfalls (Rezidiv) so gering wie möglich zu halten und den Therapieerfolg zu optimieren. Welche Region bestrahlt werden muss hängt von der Art und Ausdehnung der Erkrankung sowie der gewählten Behandlungsstrategie ab und richtet sich nach festgelegten Studienprotokollen. Oft muss die primär betroffene Region bestrahlt werden. Andere Konzepte erfordern lediglich die Bestrahlung von nach der Systemtherapie noch vorhandenen Lymphom-Resten. Das umliegende gesunde Gewebe sollte bestmöglich geschont werden, um Nebenwirkungen und Spätfolgen der Bestrahlung so gering wie möglich zu halten.
Protonentherapie von Lymphomen: eine optimale Alternative
Vor allem Hodgkin-Lymphome gehören zu einer der am effizientesten behandelbaren Krebserkrankungen bei Erwachsenen mit hohen langfristigen Heilungsraten. Umso wichtiger ist, die Gefahr möglicher Langzeitfolgen einer Bestrahlung und möglicher sekundärer Malignome (Zweittumoren) zu reduzieren. Genau hier setzt die Protonentherapie an. Denn die physikalischen Eigenschaften der Protonen machen eine äußerst präzise Bestrahlung von Lymphomen möglich. Tatsächlich fokussiert sich die Strahlendosis unmittelbar auf die Tumorregion – bei gleichzeitig größtmöglicher Schonung des umliegenden gesunden Gewebes.
Aktuelle Studien belegen, dass bei einer Lymphom-Therapie insbesondere Risikoorgane wie
- Augen,
- Rückenmark,
- Hirn,
- Brustdrüsen,
- Herz, Herzkranzgefäße
- Darm,
- Eierstöcke oder
- Gebärmutter
- Lungen
vor einer unerwünschten Strahlenbelastung besser geschützt werden als dies etwa bei einer konventionellen Bestrahlung mit Photonen möglich wäre. Das Risiko etwa einer sekundären Krebserkrankung ist also deutlich geringer – bei gleicher Wirksamkeit und Effizienz der Therapie. Ob eine Protonentherapie im Einzelfall als Therapieoption in Frage kommt, hängt jedoch unter anderem von der Art und vom Stadium des Lymphoms ab.
Kann die Protonentherapie mit anderen Behandlungsmethoden kombiniert werden?
Die Protonentherapie kann ebenso wie eine konventionelle Bestrahlung mit Photonen mit anderen Therapiemöglichkeiten kombiniert werden – beispielsweise mit einer Chemotherapie.
Welche Nebenwirkungen hat die Protonentherapie von Lymphomen?
Eine Bestrahlung ist mit Nebenwirkungen verbunden, ganz gleich, ob mit Photonen oder mit Protonen bestrahlt wird. Bei der Protonentherapie handelt es sich jedoch um eine lokale Therapiemaßnahme, die ihre Wirkung nicht im gesamten Körper, sondern nur in der vorab definierten Region um den Tumor entfaltet. Daher treten mögliche Begleiterscheinungen auch meist nur in diesen Regionen auf. In der Regel bilden sich die Symptome wenige Wochen nach der Bestrahlung zurück. Zudem fallen die Nebenwirkungen aufgrund der Zielgenauigkeit, mit der die Tumorregion bestrahlt wird, deutlich geringer aus als bei einer herkömmlichen Strahlentherapie.
Unter anderem sind folgende akute Nebenwirkungen möglich:
- Reizerscheinungen der bestrahlten Haut,
- Haarausfall (bei einer Bestrahlung des Kopfes),
- Müdigkeit,
- selten Übelkeit und Erbrechen.
Protonenbestrahlung von Lymphomen am WPE
Das Westdeutsche Protonentherapiezentrum Essen (WPE) ist eines der führenden Zentren für Protonenbestrahlung in Deutschland. Es ist Teil der Universitätsmedizin Essen und an das Westdeutsche Tumorzentrum Essen (WTZ) angebunden. Das WTZ ist das älteste und zugleich eines der größten Tumorzentren Deutschlands sowie eines von nur 13 anerkannten deutschen Spitzenzentren für Tumorforschung, -diagnostik und -therapie nach dem US-amerikanischen Vorbild eines Comprehensive Cancer Centers (CCC). Es verfügt über eine OnkoZert-Zertifizierung und ist in das Deutsche Konsortium für Translationale Krebsforschung (DKTK) eingebunden.
Welche Lymphome werden am WPE behandelt?
Wir können am WPE sowohl Hodgkin- als auch Non-Hodgkin-Lymphome bestrahlen. Eine Behandlung ist bei folgenden Non-Hodgkin-Lymphomen möglich:
- Diffuses großzelliges-B Zell Lymphom (DLCBCL)
- Follikuläres Lymphom
Insbesondere bei der Bestrahlung von malignen mediastinalen Lymphomen können bei Frauen die Mitbestrahlung des Brustgewebes reduziert bzw. verhindert werden.
Was sind die Vorteile einer Protonentherapie am WPE?
Das WPE ist eines der fortschrittlichsten Protonentherapiezentren der Welt. Wir behandeln Tumoren, die aufgrund ihrer Lage oder des jungen Alters der Patientinnen und Patienten eine möglichst genaue Bestrahlung erfordern. Dies geschieht in fachübergreifender Zusammenarbeit und über die Teilnahme an interdisziplinären Tumorkonferenzen mit den Kliniken der Universitätsmedizin Essen, etwa der Klinik für Hämatologie und Stammzelltransplantation (Zentrum für Hämatologische Neoplasien), die dem Kompetenznetzwerk Maligne Lymphome angehört.
Pencil Beam Scanning – die fortschrittlichste Art der Protonentherapie
Das WPE nutzt die fortschrittlichste Art der Protonentherapie – das Pencil Beam Scanning. Bei dieser Technik bestrahlen wir ein Lymphom mit einem bleistiftspitzendünnen Strahl, den wir Punkt für Punkt über den gesamten dreidimensionalen Raum des Tumors steuern. Auf diese Weise bestrahlen wir nahezu ausschließlich das erkrankte Gewebe und schonen die umliegenden Regionen bestmöglich. Des Weiteren nutzen wir weitere Formen der Protonentherapie wie das Uniform-Scanning und Passive Scattering. Damit bieten wir eine Vielzahl an Technologien an, mit denen wir für nahezu jede Situation eine individuelle Protonenstrahlentherapie erarbeiten können, verbunden mit so wenig Nebenwirkungen wie möglich.

Sie haben Fragen zur Protonentherapie bei Hodgkin- und Non-Hodgkin-Lymphomen am WPE?
Sprechen Sie uns an. Durch unsere umfangreiche Erfahrung und die enge Abstimmung im interdisziplinären Team bieten wir Ihnen eine individuelle Behandlung auf höchstem internationalem Niveau.
Case Management: 0201 723 6600 oder wpe@uk-essen.de
Wer kann mit der Protonentherapie am WPE behandelt werden?
Am WPE bieten wir Patientinnen und Patienten aus Deutschland und dem Ausland die Möglichkeit einer nebenwirkungsarmen Tumortherapie an. Dies geschieht in Zusammenarbeit mit den Kliniken der Universitätsmedizin Essen und dem Westdeutschen Tumorzentrum (WTZ), also mit allen für die Behandlung notwendigen Fachdisziplinen.
Von dieser gebündelten onkologischen Expertise profitieren alle Patientinnen und Patienten des WPE, insbesondere aber jene, deren Heimatklinik weit entfernt ist und die onkologische Kompetenz vor Ort benötigen. So ist beispielsweise eine parallele Chemotherapie am Universitätsklinikum Essen möglich. Grundsätzlich kann diese jedoch auch am Heimatkrankenhaus erfolgen. Wir behandeln – abhängig vom jeweils konkreten Fall – Patientinnen und Patienten jeden Alters.
Optimierte Therapien durch klinische Studien
Das WPE beteiligt sich intensiv an Studien, um im internationalen wissenschaftlichen Verbund die Standards in der Krebstherapie zu optimieren und Spätfolgen der Behandlung zu reduzieren. Im Rahmen der EuroNet Paediatric Hodgkin’s Lymphoma Group (EuroNet-PHL) nimmt das Westdeutsche Protonentherapiezentrum aktuell etwa an der internationalen klinischen Studie EuroNet-PHL-C2 der Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH) zu Hodgkin-Lymphomen bei Kindern und Jugendlichen teil. Weitere Informationen zur wissenschaftlichen Arbeit und zu Studien am WPE erfahren Sie auf dieser Seite.
Wie sieht der Behandlungsablauf am WPE aus?
Sollten Sie sich für die Lymphom-Strahlentherapie mit Protonen am WPE interessieren, stellen Sie oder Ihr behandelnder Arzt bzw. Ihre Ärztin zuallererst eine Therapieanfrage an uns.
Unser Case-Management-Team nimmt die Anfrage entgegen und steht von da an für Sie als Ansprechperson zur Verfügung. Fragen, die vom Case-Management nicht beantwortet werden können, leitet dieses umgehend an die behandelnden Ärzte und Ärztinnen weiter.
Nach der Therapieanfrage ist der Ablauf wie folgt:
Wenn uns alle relevanten Informationen und Dokumente vorliegen, entscheidet das zuständige ärztliche Team, ob eine Protonenbestrahlung Ihres Lymphoms sinnvoll ist. Ihre individuelle Anfrage wird zudem mit den Kolleginnen und Kollegen aus anderen relevanten Fachdisziplinen der Universitätsmedizin Essen und im interdisziplinären Onkologie-Tumorboard besprochen – einer Gesprächsrunde aus fachlich versierten Expertinnen und Experten. Gegebenenfalls werden Ihnen im Anschluss auch alternative Behandlungsoptionen empfohlen.
Sollte sich das Expertenteam zur Behandlung Ihres Lymphoms mit der Protonentherapie entscheiden, beginnt die Therapieplanung. Hierfür laden wir Sie und – wenn gewünscht – auch einen Angehörigen oder eine Angehörige zu einem Termin ein. In diesem erläutern wir Ihnen ausführlich die Chancen und Risiken der Protonenbestrahlung bei Lymphomen.
Nach Ihrem Einverständnis zur Protonenbestrahlung beginnen die Vorbereitungen der Therapie mit folgenden Schritten:
- Anfertigung individueller Lagerungshilfen, damit Ihr Lymphom in jeder Bestrahlungssitzung exakt mit Protonen bestrahlt werden kann.
- Nutzung bildgebender Verfahren, wie beispielsweise CT und gegebenenfalls auch MRT, damit unser ärztliches Team und die Medizinphysiker und -physikerinnen des WPE die genaue Lage Ihres Tumors und der umliegenden Organe beurteilen können.
Erstellung des physikalischen Bestrahlungsplans
Nach der Planung und Qualitätssicherung beginnt ein bis zwei Wochen später schließlich die tägliche Protonentherapie. Die Bestrahlung erfolgt ambulant und dauert entsprechend des gewählten Behandlungskonzeptes über einen Zeitraum von etwa vier Wochen. Die einzelne Strahlenbehandlung dauert dabei meist nicht länger als eine halbe Stunde, wobei die eigentliche Protonenbestrahlung sogar nur wenige Minuten in Anspruch nimmt.
Welche Informationen sind für die Erstvorstellung nötig?
Sollten Sie sich für eine Protonenbestrahlung Ihres Lymphoms interessieren, benötigen wir für die Prüfung folgende Dokumente:
- Ausgangsbefunde der Bildgebung (CT, MRT, FDG-PET-CT) und Befunde,
- Bildgebung (CT, MRT, FDG-PET-CT) und Befunde im Verlauf nach Chemotherapie
- Aktuelle Bildgebung (CT, MRT, FDG-PET-CT) und Befunde
- einen zusammenfassenden Arztbericht,
- OP-Berichte,
- Vollständige Histo-Pathologiebefunde
Diese Unterlagen können entweder Sie selbst einreichen oder Ihr behandelnder Arzt oder Ihre Ärztin. Auf Basis der vorliegenden Dokumente entscheiden unsere Radioonkologinnen und -onkologen dann, ob eine Protonentherapie bei Ihnen möglich ist. Sollte dies der Fall sein, benötigen wir zu einem späteren Zeitpunkt wahrscheinlich weitere Dokumente. Gegebenenfalls fordern wir auch weitere Untersuchungen an, um eine optimale Therapieplanung durchzuführen.
Unser Case-Management informiert Sie oder Ihren behandelnden Arzt/Ihre behandelnde Ärztin in jedem Fall rechtzeitig darüber, so dass die Therapie zeitnah beginnen kann.
Kostenübernahme der Protonentherapie
Mit diversen gesetzlichen Krankenkassen haben wir Verträge zur Übernahme der Kosten einer Protonentherapie von Hodgkin- und Non-Hodgkin-Lymphomen geschlossen. Mit anderen und auch mit einigen privaten Krankenkassen haben wir Abläufe zur Kostenübernahme etabliert. Wir unterstützen alle Patientinnen und Patienten bei der Kostenklärung direkt von Beginn an.
Kontaktaufnahme
Sie möchten sich über die Protonentherapie Ihres Lymphoms am WPE informieren? Oder direkt einen Termin machen? Dann nutzen Sie unsere nachfolgenden Kontaktmöglichkeiten.
Jede neue Kontaktaufnahme erfolgt über unser erfahrenes und engagiertes Case-Management – der Schnittstelle zwischen Ihnen und unserem Team. Es unterstützt Sie bei
- der Zusammenstellung Ihrer Unterlagen,
- bei der Kostenübernahme,
- bei Reise und Unterkunft
und beantwortet alle Ihre aufkommenden Fragen. Es stellt auch den Kontakt zu unseren Radioonkologinnen und -onkologen her.
Case-Management
E-Mail: wpe@uk-essen.de
Tel: 0201 723 6600