
Ependymome
Definition, Entstehung und Häufigkeit von Ependymomen
Was ist ein Ependymom?
Ependymome sind Primärtumoren des zentralen Nervensystems (ZNS) und gehören zur Übergruppe der Gliome. Sie entstehen aus den Zellen des Ependyms, einer Zellschicht, die die Hirnflüssigkeit vom Hirnnervengewebe trennt und auch den Rückenmarkskanal (die sogenannte kraniospinale Achse) auskleidet.
Lokalisiert werden Ependymome prozentual in den folgenden Bereichen:
- Circa 60 % sind im Bereich des Kleinhirns lokalisiert
- Circa 30 % finden sich im Seitenventrikel des Großhirns sowie im 3. Ventrikel des Zwischenhirns
- In circa 10 % der Fälle wächst ein Ependymom im Rückenmark
Wann und wie häufig treten Ependymome auf?
Warum Ependymome entstehen, ist noch nicht hinreichend geklärt. Jedoch treten sie verstärkt im ersten Lebensjahrzehnt auf, wobei sie 2 % aller kindlichen Krebserkrankungen und 7 % aller kindlichen ZNS-Tumoren ausmachen.
Zahlenmäßig erkranken in Deutschland jährlich knapp 40 Kinder und Jugendliche an einem Ependymom. Damit sind Ependymome insgesamt betrachtet eher seltene Tumoren, wobei sie jedoch gleichzeitig den dritthäufigsten ZNS-Tumor bei Kindern und Jugendlichen darstellen. Ependymome im Erwachsenenalter gehören zu den selteneren Tumoren.
Kann das Ependymom Metastasen bilden?
Über die genaue Häufigkeit von metastasierenden Ependymomen gibt es unterschiedliche Aussagen. So schwanken die Angaben verschiedener Quellen zwischen 2 und 30 Prozent. Wenn jedoch Ependymom-Metastasen auftreten, bilden sie sich meist im Rückenmarkskanal.
Welche Ependymom-Typen gibt es?
Einige Arten von Ependymomen breiten sich relativ schnell in umliegendes Hirngewebe aus, andere hingegen wachsen nur sehr langsam. Um den passenden Behandlungsansatz zu finden, werden die Tumorzellen vor einer Behandlung daher immer eingehend untersucht.
Anhand der feingeweblichen (histologischen) Eigenschaften des Tumorgewebes werden Ependymome von der Weltgesundheitsorganisation (WHO) in verschiedene Ependymom-Typen unterteilt:
- Ependymom Grad 1:Myxopapilläres Ependymom und Subependymom
- Langsames Wachstum
- Gute Abgrenzung
- Kein aggressives Wachstum
- Ependymom Grad 2:Zelluläres Ependymom, papillares Ependymom und Klarzellependymom
- Langsames Wachstum
- Gute Abgrenzung
- Differenzierter und regulärer Aufbau
- Wenige Merkmale aggressiven Wachstums
- Ependymom Grad 3: Anaplastisches Ependymom
- Schnelles, aggressives und ausbreitendes Wachstum
Die WHO-Grade 2 und 3 zeigen sich meistens bei Kindern und Jugendlichen. Ependymome mit WHO-Grad 1 treten überwiegend bei älteren Patienten auf. Die aktuelle Forschung am Feingewebe konzentriert sich auf Unterschiede in molekulargenetischen Eigenschaften. Die bisherigen Ergebnisse haben jedoch noch keinen Einfluss auf die Auswahl der Therapien.
Kontakt
Sie möchten sich über die Möglichkeiten der Protonentherapie am WPE informieren, oder direkt einen Termin vereinbaren?
Telefon: 0201 723 6600

Sind Sie oder Ihr Kind an einem Ependymom erkrankt?
Wenn Sie oder Ihr Kind an einem Ependymom erkrankt sind und Sie nach einer geeigneten Therapie suchen: Nehmen Sie mit unserem Case-Management Kontakt auf. Gemeinsam klären wir, ob eine Protonentherapie als moderne Bestrahlungsalternative für Sie in Frage kommt.
Case Management: 0201 723 6600
Behandlung von Ependymomen
Wo können Ependymome am besten behandelt werden?
Die Behandlung von Ependymomen sollte immer in einem speziellen kinderonkologischen Zentrum erfolgen, welches verschiedene Fachdisziplinen miteinander vereint. Kliniken mit Spezialisierung auf Hirntumoren bei Kindern sind hier eine gute Anlaufstelle, wie beispielsweise das Universitätsklinikum Essen mit dem WPE.
Wie können Ependymome behandelt werden?
Ependymome wachsen in unmittelbarer Nähe zu wichtigen kritischen Gewebestrukturen. Neben der effizienten Entfernung des Tumorgewebes ist daher auch die Schonung von gesundem Gewebe ein Ziel der Therapie. Insbesondere bei jungen Patienten darf die Behandlung möglichst keine Auswirkungen auf die weitere Entwicklung haben.
Die aktuellen Behandlungskonzepte für Ependymome bei Kindern und Jugendlichen beinhalten standardmäßig folgende Maßnahmen:
- Neurochirurgische Tumorentfernung (Operation)
- Strahlentherapie
- Ggf. Chemotherapie
Ziel der Operation ist es, den Tumor möglichst umfassend zu entfernen. Die anschließende Strahlentherapie soll dann das Resttumorgewebe zerstören, um ein erneutes Wachstum zu verhindern.
Die Chemotherapie wiederum kann bei sehr jungen Kindern indiziert sein, um den Beginn der Strahlentherapie zu verzögern oder vorerst zu vermeiden. Auch bei Metastasen und/oder einem Resttumor kann sie zum Einsatz kommen.
Tumorbestrahlung in Sonderfällen
Bei ungünstiger Tumorlage oder Ausbreitung in Gehirn oder Rückenmark ist eine lokale Bestrahlung eventuell nicht ausreichend. In solchen Fällen kann eine Bestrahlung des gesamten Liquorsystems (entspricht gesamter Kopf und Rückenmarkskanal „kraniospinale Achse“) erforderlich werden.
Gibt es Leitlinienbehandlungen für Ependymome?
In Deutschland werden fast alle Kinder und Jugendlichen mit einem Ependymom im Rahmen von Therapieoptimierungsstudien oder Registern behandelt. Diese Leitlinienbehandlungen gewährleisten eine Behandlung nach aktuellem Wissensstand. Zeitgleich dienen sie dazu, die Therapiemöglichkeiten stetig weiterzuentwickeln.
Die aktuellen Empfehlungen zur Diagnose, Therapie und Nachsorge des Ependymoms wurden von der GPOH (Deutsche Gesellschaft für pädiatrisch Onkologie und Hämatologie) herausgegeben.
Was ist das SIOP Ependymoma II-Protokoll?
Eine der aktuellen Leitlinienbehandlungen ist das SIOP Ependymoma II-Protokoll, welches neben der effektiven Krebsbehandlung verschiedene Ziele verfolgt:
- Ein besseres Verständnis der Primärdiagnose von Ependymomen erhalten
- Eine qualitätsgesicherte Therapie nach aktuellem Wissensstandard gewährleisten
- Therapeutische Strategien weiterentwickeln
So soll dieEpendymom-Prognose verbessert und zusätzlich die Lebensqualität nach der Therapie gesteigert werden. Dafür gibt es im SIOP Ependymoma II-Protokoll verschiedene Therapiearme, in die Patientinnen und Patienten auf Grundlage folgender Parameter eingeteilt werden:
- Alter
- Tumorlokalisation
- Erfolg der Tumoroperation
Zur Sicherung der optimalen Behandlung verfasst die jeweilige Studiengruppe in der Regel detaillierte Empfehlungen und berät das behandelnde Ärzteteam bei der Auswahl der optimalen Therapie. Das WPE behandelt die Patientinnen und Patienten im Rahmen de SIOP Ependymoma II Protokolls und befolgt die Vorgaben der jeweils festgelegten Therapie.
Was ist das HIT MED Register?
Zur Behandlung von Ependymomen gibt es das HIT MED Register sowie das HIT REZ Register der Gesellschaft für pädiatrische Onkologie und Hämatologie (kurz: GPOH). Auch hierbei werden klinische Daten zur Evaluation therapeutischer Verfahren gesammelt und das behandelnde ärztliche Team durch die Studienzentralen beraten.
Studienpatienten aus ganz Europa
Die Klinik für Partikeltherapie am WPE hat bereits vor dem Start der SIOP Ependymoma II-Studie das aufwendige Strahlentherapie-Qualitätssicherungsprogramm absolviert und behandelt neben Betroffenen aus Deutschland auch Studienpatienten aus europäischen Partnerländern.
SIOP
SIOP ist die internationale Gesellschaft der Kinderonkologie (International Society of Paediatric Oncology).
Protonenstrahltherapie von Ependymomen
Die Strahlentherapie ist ein wichtiger Bestandteil bei der Behandlung von Ependymomen. Die ionisierenden Strahlen zerstören die Tumorzell-DNA und verhindern so weiteres Wachstum. Weitere Ziele der Bestrahlung sind:
- Eine möglichst umfangreiche und dauerhafte Zerstörung des Tumors
- Ein möglichst geringes Risiko von behandlungsbedingten Nebenwirkungen
Aufgrund der riskanten Tumorlage besteht bei der Bestrahlung von Ependymom-Patienten mit konventionellen Photonen jedoch ein erhöhtes Risiko für verschiedene Nebenwirkungen. Diese können je nach Lage des Tumors mit einer Protonenstrahlentherapie vermindert werden.
Was sollte bestrahlt werden?
Die Tumoren neigen dazu, trotz radikaler Operation am Ursprungsort erneut zu wachsen. Die Bestrahlung des Tumorbettes oder auch des etwaigen verbliebenen Resttumors soll ein erneutes Tumorwachstum verhindern. Da diese Tumoren sich nur sehr selten über die Hirnwasserwege (Liquorsystem) ausbreiten („liquorgene Metastasierung“) beschränkt sich die Bestrahlung auf das Tumorbett. Liegt in selten Fällen eine Ausbreitung vor, kann eine zusätzliche Bestrahlung des gesamten Liquorsystems (Kopf und Spinalkanal „kraniospinale Achse“) notwendig werden. Die Protonentherapie-Technik schont in diesem Fall zudem den gesamten Brust- und Bauchraum. Bisherige Studien weisen dabei keine kardiologischen, pulmonalen oder gastrointestinalen Nebenwirkungen nach.
Steigert die Protonentherapie die Heilungschancen bei Ependymomen?
In der Behandlung von Ependymomen bringt die Protonentherapie viele Vorteile:
- Keine Durchstrahlung des Körpers
- Präzise Steuerung der Eindringtiefe
- Reduzierung der Strahlenbelastung für umliegendes Gewebe
- Weniger Nebenwirkungen und dadurch Steigerung der Lebensqualität
- Geringeres Auftreten von Zweittumoren
Es wird erwartet, dass die Bestrahlung mit Protonen aufgrund einer sichereren Erfassung des Tumorgebietes die Überlebensraten steigen. Bei gleichzeitig besserer Schonung des umgebenden gesunden Gewebes (u.a. Hirnstamm, oberes Rückenmark, Sehbahn, Gehör, Hirnregionen, die die geistigen Leistungen steuern) wird das Risiko von chronischen Spätfolgen gemindert.
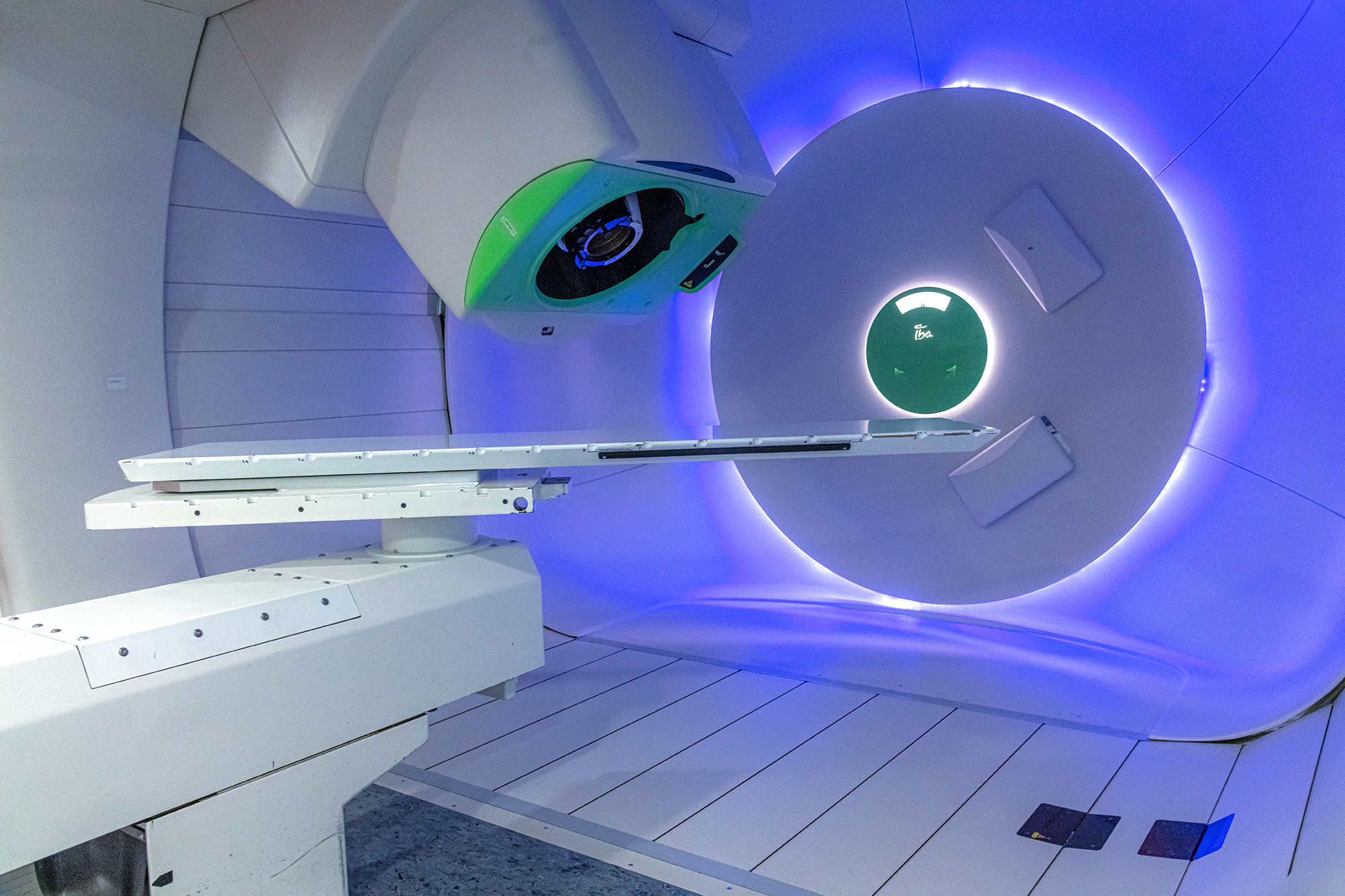
Onkologie und Protonentherapie: So intensiv wie nötig, so schonend wie möglich
Insbesondere in der pädiatrischen Onkologie ist die Abstimmung der Behandlungsintensität wichtig. Nach dem Leitsatz so intensiv wie nötig, aber so schonend wie möglich, wird stets eine Therapie gewählt, die optimal auf das Risikoprofil des jeweiligen Kindes zugeschnitten ist. Aufgrund Ihrer schonenden Eigenschaften nutzt die Onkologie seit geraumer Zeit daher auch die Protonentherapie zur Ependymom-Behandlung.
Erfahren Sie mehr zur Protonenbehandlung bei kindlichen Tumoren.
Protonenbestrahlung von Ependymomen am WPE der Universitätsmedizin Essen
Bereits seit 2013 behandeln wir am WPE kindliche Tumoren des zentralen Nervensystems mit der Protonentherapie. Als eine der häufigen und regelmäßigen Indikationen gehören dazu auch Ependymome – insbesondere bei sehr jungen Patientinnen und Patienten. Hier ein paar Fakten:
- Anteil von Ependymom-Patienten am WPE: 9,7 %
- Anzahl bestrahlter Ependymom-Patienten bis Mitte 2022: 327
Während der Behandlung arbeiten wir eng mit den anderen Kliniken und Instituten der Universitätsmedizin Essen zusammen. Insbesondere mit der Kinderonkologie halten wir eine intensive Kooperation, sodass Unterlagen von pädiatrischen Patientinnen und Patienten vorab von einem Kinderonkologen gesichtet und bewertet werden.
Bei weiter Anfahrt bzw. sollte das Heimatkrankenhaus zu weit entfernt sein, finden zudem wöchentlich ambulante Kontrollen durch die Kinderonkologie im WPE statt. Auch können supportive Therapien wie Chemotherapien ggfs. parallel in der Kinderklinik stattfinden.
Fachliche Expertise / Referenzstrahlentherapie
Am WPE profitieren Sie als Familie von einer umfangreichen Expertise und klinischen Routine in der Protonenbehandlung von Ependymomen. Die ärztliche Leiterin des WPE und zugleich Direktorin der Klinik für Partikeltherapie ist Prof. Beate Timmermann. Sie ist eine führende Expertin in der pädiatrischen Strahlentherapie und ist eng in der (inter-)nationalen pädiatrisch-onkologischen Studienlandschaft vernetzt.
Darüber hinaus ist sie hauptverantwortliche Referenzstrahlentherapeutin für die Behandlung von Ependymomen. Aufgrund ihrer weitreichenden Erfahrung begutachtet sie als unabhängige Referenzeinrichtung auch externe Bestrahlungspläne. Und zwar noch vor dem Therapiestart.
Sie haben fragen?
Sprechen Sie uns gerne an. Durch unsere umfangreiche Erfahrung bieten wir Ihnen eine Behandlung auf höchstem internationalen Niveau – mit einem interdisziplinären Team, das für Sie oder Ihr Kind die beste Therapie zusammenstellt.
Telefon: 0201 723 6600
Protonentherapie in Narkose
Für Kinder ist es oft nicht möglich, eine längere Zeit stillzuliegen. Da eine ruhige Körperhaltung während der Protonentherapie jedoch essenziell ist, werden unsere kleinen Patientinnen und Patienten vor der Bestrahlung sediert. Im WPE haben wir dafür ein Expertenteam aus Anästhesisten, das auf die Narkose bei Kindern spezialisiert ist.
So erreichen wir die Möglichkeit einer ambulanten Behandlung, wodurch sich die Lebensqualität der Kinder enorm steigert. Bis Anfang 2022 haben bei uns am WPE bereits über 1.000 Kinder ihre Protonentherapie in Narkose erhalten. Damit ist Ihr Kind bei uns in erfahrenen Händen.
Erfahren Sie jetzt mehr über das Thema Narkosen bei Kindern am WPE.
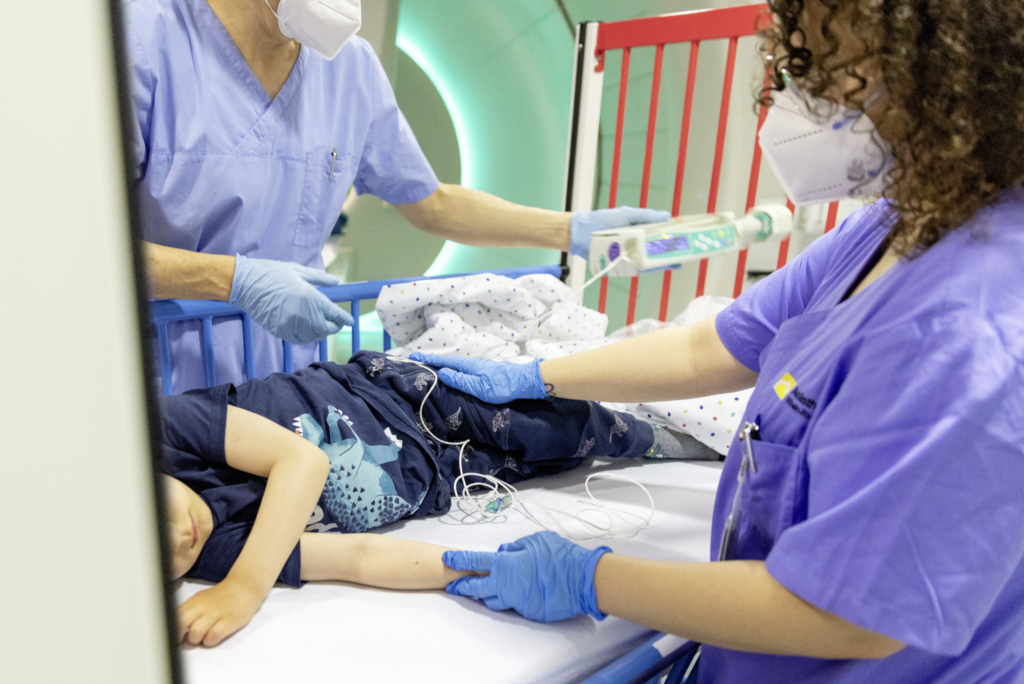

Psychosoziale Versorgung
Am WPE haben wir ein psychosoziales Team vor Ort, um Sie als Familie während der Zeit der Strahlentherapie optimal zu unterstützen. Das Team übt gemeinsam mit Ihrem Kind spielerisch die Elemente der Behandlungssituation und berücksichtigt dabei persönliche Wünsche.
Während der Therapie setzen wir beispielsweise kleine Belohnungsrituale ein, um die Motivation des Kindes zu fördern. So nehmen wir Ihnen und Ihrem Kind mögliche Ängste und sorgen für eine optimale Behandlungsvorbereitung.
Protonenbestrahlung von Kindern aus dem Ausland
Als erfahrenes Zentrum für Protonentherapie unterstützen wir Sie und Ihr Kind auch, wenn Sie im Ausland leben. Da wir bereits viele Kooperationsprogramme mit anderen Ländern pflegen, haben wir viel Erfahrung im Umgang mit internationalen Patientinnen und Patienten.
Gerne begleiten wir auch Sie bei der Organisation, Durchführung und Nachsorge einer Protonenstrahlentherapie.
Wie sieht der Behandlungsablauf am WPE aus?
Interessieren Sie sich für die Protonentherapie am WPE, stellen Sie oder Ihr behandelnder Arzt zunächst eine Anfrage an uns. Unser Case-Management-Team nimmt die Anfrage entgegen und steht Ihnen anschließend als Ansprechperson zur Verfügung. Fragen, die vom Case-Management nicht beantwortet werden können, werden direkt an die behandelnden Ärzte weitergeleitet.
Nach der Therapieanfrage geht es wie folgt weiter:
Liegen uns alle relevanten Informationen vor, entscheidet das ärztliche Team, ob eine Protonenbestrahlung sinnvoll ist. Die Besprechung findet oftmals im Tumorboard statt, in dem ein interdisziplinäres Fachärzteteam die Anfrage individuell bewertet. Sollte keine Protonentherapie indiziert sein, empfehlen wir Ihnen alternative Behandlungsoptionen.
Sind Sie oder Ihr Kind für die Protonentherapie geeignet, beginnt die Therapieplanung. Dazu besprechen wir gemeinsam mit Ihnen die Chancen und Risiken der Behandlung.
Nach Ihrem Einverständnis beginnt die Therapie, welche in der Regel folgende Schritte beinhaltet:
- Anfertigung einer individuellen Lagerungshilfe, damit der Tumor in jeder Bestrahlungssitzung exakt mit Protonen bestrahlt werden kann.
- Nutzung bildgebender Verfahren, wie bspw. CT und ggf. auch MRT, damit das ärztliche Team die genaue Tumorlage und die umliegenden Organe beurteilen kann. (Diese Untersuchungen können, falls erforderlich, unter Sedierung erfolgen, einer ambulanten, kurzen Narkose in Spontanatmung.)
Ein bis zwei Wochen später beginnt die tägliche Protonentherapie. Die Sitzungen, die in den meisten Fällen nur ambulant stattfinden, umfassen einen Zeitraum von ca. sechs Wochen. Eine einzelne Strahlenbehandlung dauert meist nicht länger als eine halbe Stunde. Die eigentliche Protonenbestrahlung beträgt sogar nur wenige Minuten.
Vorteile der Protonentherapie
- Minimierte Strahlenbelastung für die sich noch im Wachstum befindlichen umliegenden Organe
- Geringere Nebenwirkungen wie Übelkeit, Erbrechen, Schmerzen, Appetitlosigkeit etc.
- Reduziertes Risiko von Zweittumoren
All das steigert die Lebensqualität der jungen Patienten enorm. Und sorgt gleichzeitig für mehr Akzeptanz während jeder einzelnen Bestrahlung.
Wichtiger Hinweis bei einer Protonenbestrahlung in Kombination mit Chemotherapie:
Ist bei Ihrem Kind eine Kombination aus Strahlentherapie und Chemotherapie angezeigt, kann diese in Zusammenarbeit mit Ihrem Heimatkrankenhaus stattfinden, wenn die Entfernung nicht zu groß ist. Ansonsten erfolgt die Begleittherapie über das Team der Kinderonkologie der Universitätsmedizin Essen (Kinderklinik III, Klinikdirektor: Prof. Dr. med. Dirk Reinhardt).
Die Ärzte der Kinderonkologie visitieren die Kinder mindestens einmal pro Woche – neben den wöchentlichen Kontrollen durch unsere Radioonkologen. So steht einer unkomplizierten Therapie nichts im Weg. Und sollten sich Fragen oder Probleme ergeben, werden diese selbstverständlich durch unser Team geklärt. Dafür können Sie jederzeit auch neben den regulären Terminen auf unser Personal zugehen.
Welche Informationen sind für die Erstvorstellung nötig?
Sollten Sie sich für die Protonenbestrahlung des Ependymoms Ihres Kindes interessieren, benötigen wir für die Prüfung folgende Dokumente:
- Zusammenfassender Arztbericht
- OP-Berichte
- Aktuelle CT- und MRT-Bilder
- Pathologiebefunde
Die vorliegenden Untersuchungsunterlagen können durch Sie oder einen behandelnden Arzt eingereicht werden. Anhand der Dokumente entscheiden unsere Radioonkologen, ob Ihr Kind die Protonentherapie-Voraussetzungen erfüllt. Ist dies der Fall, benötigen wir zu einem späteren Zeitpunkt wahrscheinlich weitere Unterlagen. Gegebenenfalls ordnen wir zusätzliche Untersuchungen an, um eine optimale Therapieplanung durchführen zu können.
Selbstverständlich informiert unser Case Management Sie oder Ihren behandelnden Arzt rechtzeitig über die Ergebnisse, sodass die Therapie zeitnah beginnen kann.
Warum mit der Protonentherapie am WPE behandeln lassen?
Als eines der fortschrittlichsten Protonentherapiezentren der Welt behandeln wir Tumoren, die aufgrund ihrer Lage oder aufgrund des Patientenalters eine besonders genaue Bestrahlung erfordern. Jede Protonenstrahlentherapie führen wir in interdisziplinärer Zusammenarbeit mit den Kliniken der Universitätsmedizin Essen und vielen anderen medizinischen Einrichtungen durch.
In der Behandlung von Krebserkrankungen im Kindesalter, besonders im Hinblick auf Ependymome, sind wir sehr erfahren. Europaweit bieten wir das größte Programm für die strahlentherapeutische Behandlung von Ependymomen bei Kindern an.
Auch im Bereich der klinischen Forschung sind wir auf höchstem internationalem Niveau tätig. So stellen wir sicher, dass jedes Kind die modernste Therapie erhält – mit den besten Erfolgsaussichten.
Nehmen Sie jetzt Kontakt auf. Im Rahmen einer spezialisierten Ependymom-Sprechstunde beraten wir Sie ausführlich zu den Chancen und Risiken der Protonentherapie.
Kontaktaufnahme
Sie möchten sich über die Möglichkeiten der Protonentherapie am WPE informieren oder direkt einen Termin zur Behandlung von Tumoren ausmachen? Dann nutzen Sie gerne unsere nachfolgenden Kontaktmöglichkeiten.
Jede neue Kontaktaufnahme wird von unserem engagierten Case-Management bearbeitet. Als Schnittstelle zwischen Ihnen und dem Ärzteteam unterstützt Sie das Case-Management bei
- der Zusammenstellung Ihrer Unterlagen,
- bei der Kostenübernahme,
- bei der Reiseplanung sowie
- der Beantwortung aller aufkommenden Fragen.
Zusätzlich stellt das Case-Management den Kontakt zu unseren Strahlentherapeuten her.
