
ZNS- und Hirntumore
Definition, Entstehung und Häufigkeit von Hirntumoren und anderen ZNS-Tumoren
Was sind ZNS-Tumoren?
ZNS-Tumoren sind Tumoren des zentralen Nervensystems (ZNS = Zentrales Nervensystem). Zu fast 95 % treten sie im Gehirn auf, können jedoch auch im Bereich des Hirnstamms oder des Rückenmarks entstehen. Hinzukommt, dass es Hirntumore gibt, die Metastasen im Rückenmark bilden können. Der Primärtumor befindet sich jedoch im Gehirn.
Nachfolgend wird überwiegend auf die speziellen Anforderungen von Hirntumoren eingegangen.
Welche Typen von Hirntumoren gibt es?
Es gibt eine große Zahl unterschiedlicher Hirntumoren, darunter sowohl gutartige Hirntumoren als auch Gehirntumoren, die bösartig sind. Sie alle unterscheiden sich in ihren Eigenschaften, dem Ort ihrer Entstehung und auch in ihrer Prognose und Behandlung. Weiterhin unterscheidet man primäre und sekundäre Hirntumoren:
- Primäre Hirntumoren oder hirneigene Tumoren entwickeln sich aus Zellen der Gehirnsubstanz oder der Hirnhaut.
- Sekundäre Hirntumoren wiederum sind Metastasen anderer Tumorerkrankungen, die sich im Gehirn angesiedelt haben.
Das Gehirn und unser gesamtes zentrales Nervensystem bestehen aus unterschiedlichsten Zellen, die jeweils eigene Aufgaben besitzen. Der Tumortyp ergibt sich aus dem Ort, an dem die Krebszellen auftreten und welche Strukturen sie befallen. Deshalb gibt es viele verschiedene ZNS- und Gehirntumor-Typen.
Folgende primäre Hirntumoren gibt es:
- Gliome: Ausgang im Hirnstützgewebe (Gliazellen) des ZNS. Zu den Gliomen zählen u. a.: Astrozytome, Oligodendrogliome, Ependymome und Glioblastome.
- Embryonale Tumoren: Ursprung in unreifen Gehirnzellen. Hiervon sind überwiegend Kinder betroffen. Das Medulloblastom fällt in diese Kategorie, der häufigste Hirntumor bei Kindern.
- Meningeom: Entwicklung aus weicher Hirnhaut.
- Neurinome: Ausgang in Hirnnerven bzw. Schwan-Zellen.
- ZNS-Lymphom: Entstehung durch Veränderungen der weißen Blutzellen (Lymphozyten). Das ZNS-Lymphom gehört zur großen Gruppe der bösartigen Lymphome, die überall im Körper auftreten können.
- Keimzelltumoren: Ursprung in den Keimzellen. Zu ihnen zählen das Germinom und das Chorionkarzinom.
- Gehirntumor der Sellaregion: Diese Tumoren liegen im Bereich der knöchernen Schädelbasis (Sella turcica). Zu ihnen zählen das Hypophysenadenom und das Kraniopharyngeom.
Hirntumor-Klassifikation der WHO
Die Weltgesundheitsorganisation (WHO) unterteilt die Schwere von Gehirntumoren in vier verschiedene Grade. Die Kategorisierung erfolgt dabei auf Basis der Merkmale, die das Tumorgewebe aufweist.
Der WHO Grad I entspricht dabei einem langsam wachsenden, gutartigen Tumor. Bei WHO Grad IV handelt es sich hingegen meist um einen schnell wachsenden, besonders bösartigen Tumor.
Im Folgenden finden Sie eine Auflistung der ZNS-Tumoren in den vier WHO-Graden:
- WHO Grad I: Pilozytisches Astrozytom, Neurinom (Akustikusneurinom), Meningeom, Hypophysenadenom/Kraniopharyngeom
- WHO Grad II: Diffuses Astrozytom, Oligodendrogliom, Ependymom
- WHO Grad III: Anaplastisches Astrozytom, Anaplastisches Oligodendrogliom, Anaplastisches Ependymom
- WHO Grad IV: Glioblastom (Astrozytom Grad IV), Medulloblastom, Primäres malignes Lymphom, Germinom (primärer Keimzelltumor im ZNS)


Kontakt
Sie möchten sich über die Möglichkeiten der Protonentherapie am WPE informieren, oder direkt einen Termin vereinbaren?
Telefon: 0201 723 6600
Was sind gut- und bösartige Krebszellen?
Krebszellen sind ehemals normale Zellen, deren DNA sich verändert hat und die sich unkontrolliert vermehren.
Bösartige Krebszellen können dabei in gesunde Zellen eindringen und sich über Blut-, Lymph- oder Nervenwege im Körper verteilen. Gutartige Krebszellen hingegen tun dies nicht. Durch ihr lokales Wachstum können sie aber gesunde Zellen verdrängen und gerade im Kopf Beeinträchtigungen auslösen.
Wie häufig treten Hirntumoren auf?
Hirntumoren sind vergleichsweise seltene Erkrankungen. Sie machen nur circa 2 Prozent aller Krebserkrankungen in Deutschland aus.
Die einzelnen Subtypen variieren zudem stark in ihrer Häufigkeit und dem Alter der Erkrankung. Besonders oft treten sie zwischen dem 50. und 70. Lebensjahr auf.
Im Kindesalter sind ZNS- und Hirntumoren selten. Dennoch stellen sie die zweithäufigste Krebsart bei Kindern dar.
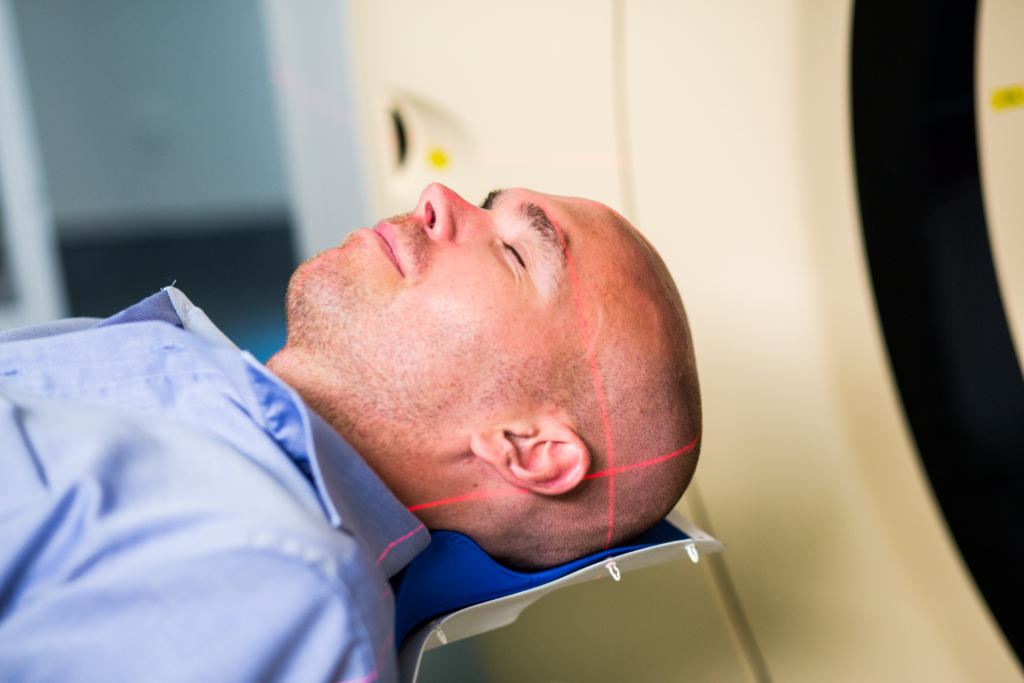

Wie entstehen Hirntumoren?
Genaue Ursachen für Hirntumoren finden sich nur vereinzelt. In den meisten Fällen können keine externen Auslöser ausgemacht werden. Folgende Gründe können jedoch Ursachen darstellen:
- Genetische Veranlagung
- Radioaktive Strahlung
- Kontakt mit Pestiziden, Herbiziden, Erdgas oder Erdöl
Können Hirntumoren Metastasen bilden?
Grundsätzlich bilden Hirntumoren eher selten Metastasen. Einige Hirntumoren können Metastasen in der Wirbelsäule bilden, weswegen diese häufig bei der Behandlung des Hirntumors berücksichtigt wird. Zudem gibt es zahlreiche Tumorarten, deren Metastasen im Gehirn wachsen, wie z. B. von Brust- oder Lungenkrebs.

Sie sind an einem Hirn- oder einem anderen ZNS-Tumor erkrankt?
Wenn Sie an einem Tumor des zentralen Nervensystems erkrankt sind und nach der geeigneten Therapie suchen: Nehmen Sie mit unserem Case Management Kontakt auf. Gemeinsam klären wir, ob eine Protonenstrahlentherapie als moderne Bestrahlungsalternative für Sie in Frage kommt.
Case Management: 0201 723 6600
Behandlung von Hirntumoren
Wie können Hirntumoren behandelt werden?
Für die Therapie von Hirntumoren kommen verschiedene Behandlungsmethoden in Frage. Diese werden einzeln oder in Kombination angewandt:
- Operation
- Chemotherapie
- Bestrahlung
- ggfs. Immuntherapie
Für die Festlegung der Therapie bestimmt man in einem ersten Schritt die Klassifikation und Graduierung des Tumors. Dazu entnimmt ein Neuropathologe oder eine Neuropathologin Tumorgewebe bei einer Biopsie oder Operation und untersucht die Zellen eingehend. Ein interdisziplinäres Tumorboard trifft im Anschluss gemeinsam mit der Patientin oder dem Patienten die individuelle Therapieentscheidung.
Wichtige Information: Für eine bestmögliche Therapie sollte die Behandlung immer in einem speziellen neuroonkologischen Zentrum erfolgen. Dort sind alle erforderlichen Fachdisziplinen vertreten.
Operation bei Hirntumoren
Die Operation bei Hirntumoren erzielt eine Verkleinerung, im besten Fall sogar die vollständige Entfernung des Tumors. Durch die Hirntumor-Operation verbessern sich zudem die Bedingungen für nachfolgende Behandlungen wie die Chemo- oder Strahlentherapie.
Chemotherapie bei Hirntumoren
Eine Chemotherapie bei Hirntumoren wird angewandt, um die Krebszellen abzutöten oder ihre Vermehrung zu stoppen. Sie erfolgt systemisch, d.h. sie entfaltet sich im gesamten Körper. Zum einen kann sie vor der Operation (neoadjuvant) durchgeführt werden, um den Tumor im Vorfeld zu verkleinern. Zum anderen kann sie im Anschluss an eine operative Hirntumor-Entfernung (adjuvant) erfolgen, um restliche Tumorzellen abzutöten.
Wichtige Information: Chemotherapeutika eignen sich nicht bei allen Gehirnkrebs-Arten, da nicht alle Formen von Hirntumoren auf die Chemotherapie ansprechen.
Strahlentherapie bei Hirntumoren
Die Strahlentherapie bei Hirntumoren wirkt lokal und kommt zum Einsatz, wenn der Tumor nicht mit ausreichendem Sicherheitsabstand entfernt werden kann oder aufgrund der Lage inoperabel ist. Gerade im sensiblen Kopf- und kraniospinalen Bereich kommt der Strahlentherapie daher eine ganz besondere Bedeutung zu. Denn hier liegt viel empfindliches Gewebe eng beieinander.
Häufig muss eine Strahlentherapie bei Hirntumoren innerhalb weniger Wochen im Anschluss an eine Operation beginnen, um so ein erneutes Tumorwachstum zu vermeiden. Vereinzelt wird eine Chemotherapie aber auch parallel zur Bestrahlung gegeben, um die Strahlenempfindlichkeit der Tumorzellen zu erhöhen und somit die maximale Wirkung der Strahlenbehandlung zu erzielen.

Möglichkeiten der Protonentherapie bei Hirntumoren
Erfahren Sie im Interview mit Oberärztin Dr. med. Felicitas Guntrum mehr über die weitreichenden Chancen der Protonentherapie bei Hirntumoren.
Podcast PrO-Ton
Die Podcast-Reihe zur Protonentherapie am WPE soll Zuhörenden unser Zentrum und unsere Therapie auf persönlichere Weise näher bringen.
Bestrahlung von Hirntumoren mit Protonen
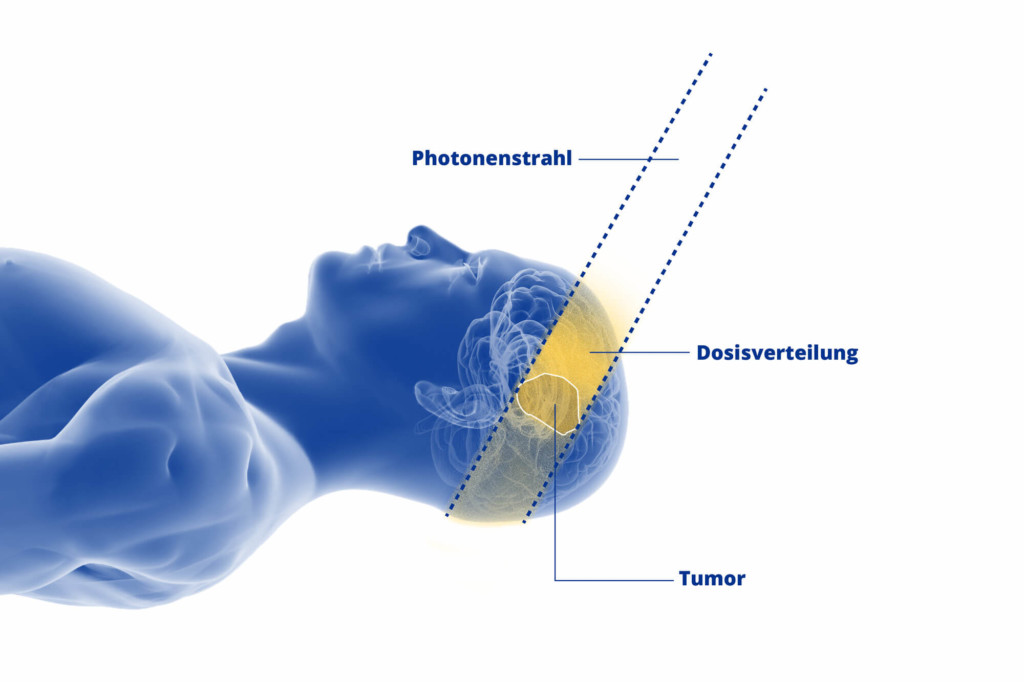
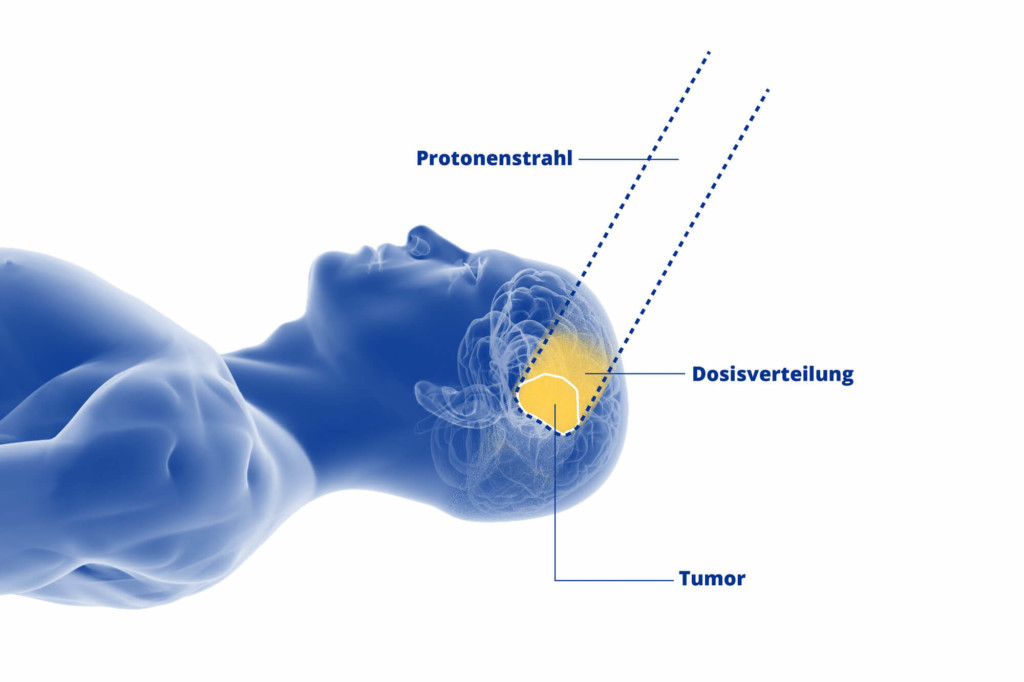
Die Protonenbestrahlung ist ein modernes und besonders schonendes Verfahren zur Strahlentherapie von Hirntumoren. Sie hat im Gegenzug zur konventionellen Photonentherapie zudem einen entscheidenden Vorteil: Sie lässt sich millimetergenau auf das erkrankte Gewebe ausrichten.
Das hat gerade bei der Bestrahlung von ZNS-Tumoren einen großen Vorteil. Denn die Strahlenbelastung für das gesunde Gewebe im Kopf- und Schädelbasis-Bereich reduziert sich auf ein absolutes Minimum.
Dadurch, dass Gehirn-, Rückenmark-, Hör- und Sehstrukturen wenig oder sogar keine Strahlung abbekommen, werden potentielle Nebenwirkungen reduziert. So kann neben den Hirntumor-Überlebenschancen auch die langfristige Lebensqualität der Patientinnen und Patienten gesteigert werden.
Kann die Protonentherapie mit anderen Behandlungsmethoden kombiniert werden?
Grundsätzlich ist die Protonentherapie mit anderen Therapien kombinierbar. Beispielsweise kann sie im Anschluss an eine Operation eingesetzt werden, um die Tumorzellen zu zerstören, die operativ nicht entfernt werden können. In bestimmten Fällen kommt sie auch gemeinsam mit einer Chemotherapie zum Einsatz.
Welche Nebenwirkungen hat die Protonentherapie von Hirntumoren?
Unter der Therapie kann es vereinzelt zu leichten Nebenwirkungen durch die Bestrahlung kommen. Dies ist abhängig von der Körperstelle, an der der Strahl auf den Körper trifft.
So kann es an der behandelten Stelle beispielsweise zu unterschiedlich starken Hautrötungen kommen. Auch Haarausfall kann auftreten, wenn der Protonenstrahl auf die Haarwurzeln trifft. Auch sind Schleimhautreizungen im Mund möglich, wenn dieser mitbestrahlt wird.
Bei fortgeschrittener Therapie kann zudem ein Gefühl der Abgeschlagenheit auftreten, da der Körper die Behandlung verarbeiten muss. Zu beachten sind auch Nebenwirkungen, die durch eine mögliche parallele Chemotherapie auftreten kann.
Auf individuell mögliche Nebenwirkungen während einer Protonentherapie wird in den Aufklärungsgesprächen durch das ärztliche Team ausführlich eingegangen.
Vorteile der Protonentherapie
- Absolut minimierte Strahlenbelastung für die umliegenden Organe
- Reduzierte Nebenwirkungen wie Übelkeit, Erbrechen, Schmerzen, Appetitlosigkeit etc.
- Reduziertes Risiko von Zweittumoren
All das steigert die Lebensqualität der Patientinnen und Patienten. Und sorgt gleichzeitig für mehr Akzeptanz während jeder einzelnen Bestrahlung.
Protonenbestrahlung am WPE der Universitätsmedizin Essen
Warum am WPE behandeln lassen?
Das Westdeutsche Protonentherapiezentrum ist eines der fortschrittlichsten Protonentherapiezentren der Welt. Inmitten des Ruhrgebiets gelegen, behandeln wir Tumoren, die aufgrund ihrer Lage oder des Alters der Patientinnen und Patienten eine möglichst genaue Bestrahlung erfordern. Das geschieht in interdisziplinärer Zusammenarbeit mit den Kliniken der Universitätsmedizin Essen und vielen externen medizinischen Einrichtungen.
Im Hinblick auf Hirntumoren sind wir dabei besonders gut aufgestellt. Durch unsere langjährige Erfahrung haben wir selbst bei sehr seltenen Tumoren eine große Expertise aufbauen können. Knapp 60 Prozent der bis Anfang 2022 über 3.000 bei uns behandelten Patientinnen und Patienten fielen in diese Gruppe. Zudem sind wir Teil des zertifizierten Neuroonkologischen Zentrums der Universitätsmedizin Essen, wodurch ein enger interdisziplinärer Austausch ermöglicht wird.
Bei der Behandlung von Kindern können Sie ebenfalls auf unsere Expertise vertrauen. Denn wir bieten das europaweit größte Programm für die Strahlentherapie von krebserkrankten Kindern an.
Welche ZNS- und Hirntumoren werden am WPE behandelt?
Das Westdeutsche Protonentherapiezentrum Essen nutzt die fortschrittlichste Art der Protonentherapie – das Pencil Beam Scanning. Daher sind wir in der Lage, eine Vielzahl an gut- und bösartigen Hirntumoren sowie weitere ZNS-Tumoren exakt zu bestrahlen.
Wir verfügen zudem über eine besondere Expertise in der Behandlung seltener Tumoren wie etwa Ependymome, Medulloblastome, rhabdoide Tumore, Kraniopharyngeome oder Hypophysenadenome.
Indikationen für die Protonentherapie sind unter anderem folgende Tumorarten:
- AT/RT (Atypischer teratoider/rhabdoider Tumor)
- Astrozytom (Auch Oligoastrozytom, Oligodendrogliom u.ä.)
- Choroides Plexuspapillom
- Ependymom
- Gliom Grad I, II, III, IV
- Glioblastom
- Gliosarkom
- Keimzelltumor (Germinom)
- Medulloblastom, stPNET
- Meningeom
Auch besondere gut- und bösartige Tumorformen werden von uns behandelt:
- Akustikusneurinom
- Atypisches Neurozytom
- Hemangioperizytom
- Hypophysenadenom
- Kraniopharyngeom
- Pilozytisches Astrozytom
Zusätzlich zählen gutartige Tumoren im Kindesalter wie beispielsweise das juvenile Nasenrachenfibrom zu den behandelbaren Kopftumoren.

Anerkennung und Ansporn: Das WPE behandelt seinen 3.000. Patienten
Das Westdeutsche Protonentherapiezentrum (WPE) hat seinen 3.000. Patienten behandelt. Besser: seine Patientin. Bei der 39-Jährigen…

Hormonelle Auswirkungen
Warum die Protonentherapie bei Hirntumoren langfristige Auswirkungen auf den Hormonhaushalt verringern kann erfahren Sie hier.
Die Stärken der Protonentherapie
Besonders bei Tumoren, die aufgrund ihrer Lage schwer zu operieren sind, kann die Protonentherapie ihre Stärken ausspielen. So sind beispielsweise Tumoren an der Schädelbasis oder am Hirnstamm gut für die Strahlentherapie mit Protonen geeignet.
Durch die exakte Bestrahlung schonen wir unter anderem die Hypophyse, wodurch die körpereigene Hormonproduktion erhalten bleibt.
Wie sieht der Behandlungsablauf am WPE aus?
Sollten Sie sich für die Protonentherapie am WPE interessieren, stellen Sie oder Ihr behandelnder Arzt oder Ihre Ärztin zuallererst eine Therapieanfrage an uns. Unser Case-Management-Team nimmt die Anfrage entgegen und steht Ihnen von da an als Ansprechperson zur Verfügung. Fragen, die vom Case-Management nicht beantwortet werden können, leitet dieses an die behandelnden Ärztinnen und Ärzte weiter.
Nach der Therapieanfrage geht es wie folgt weiter:
Wenn uns alle relevanten Informationen und Dokumente vorliegen, entscheidet das ärztliche Team, ob eine Protonenbestrahlung in Ihrem Fall sinnvoll ist. Gegebenenfalls empfehlen wir auch alternative Behandlungsoptionen. Oft werden die individuellen Anfragen mit den Kolleginnen und Kollegen aus anderen relevanten Fachdisziplinen im Tumorboard besprochen – einer Gesprächsrunde aus fachlich versierten Expertinnen und Experten.
Sollte sich das Expertenteam zur Hirntumor-Behandlung mit Protonen entscheiden, beginnt die Therapieplanung. Hierfür laden wir Sie und eine/n Angehörige/n zu einem Termin im WPE ein. Dabei erläutern wir Ihnen ausführlich die Chancen und Risiken der Protonenbestrahlung.
Nach Ihrem Einverständnis zur Protonenbehandlung startet die Therapie. Diese beginnt meist mit folgenden Schritten:
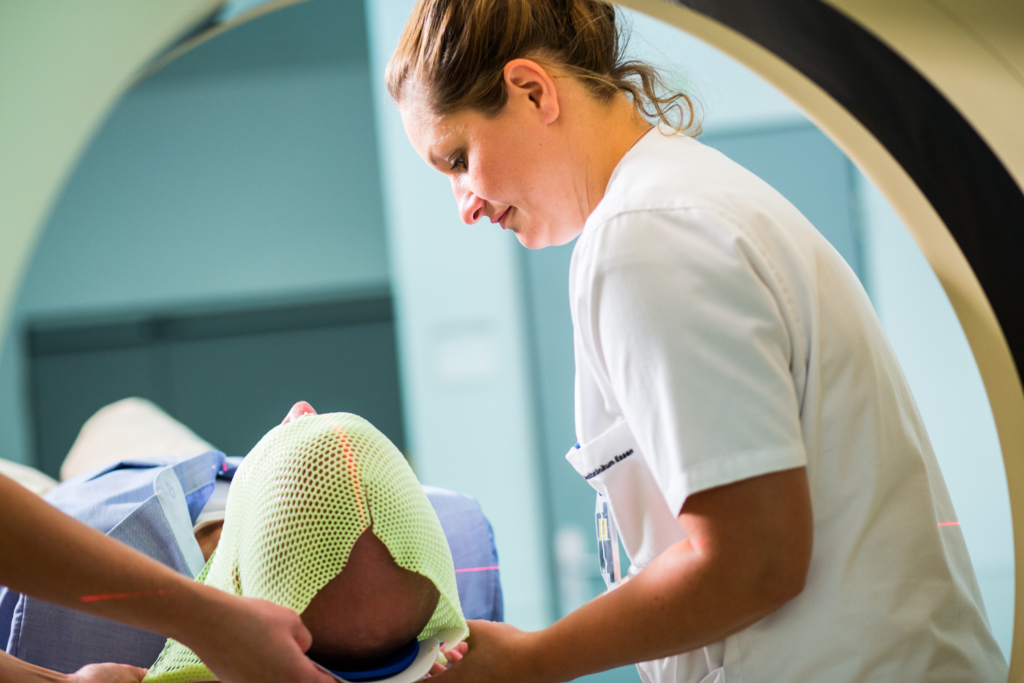
- Anfertigung einer individuellen Lagerungshilfe, damit der Tumor in jeder Bestrahlungssitzung exakt und immer gleich mit Protonen bestrahlt werden kann.
- Nutzung bildgebender Verfahren, wie bspw. CT und ggf. auch MRT, damit unser ärztliches Team sowie unsere Medizinphysikerinnen und -physiker die genaue Lage des Tumors und der umliegenden Organe beurteilen können. Diese Untersuchungen können, falls erforderlich, unter Sedierung erfolgen, einer ambulanten, kurzen Narkose in Spontanatmung.
Nach Planung und Qualitätssicherung erfolgt nach ein bis zwei Wochen schließlich die tägliche Protonentherapie des ZNS- oder Hirntumors. Die Sitzungen finden meist ambulant statt und gehen über einen Zeitraum von etwa vier bis sieben Wochen. Die einzelne Strahlenbehandlung dauert dabei meist nicht länger als eine halbe Stunde, wobei die eigentliche Protonenbestrahlung sogar nur wenige Minuten in Anspruch nimmt.

Masken und Menschen
Erfahren Sie, wie unsere MTRAs arbeiten und warum eine individuelle Maske für die Bestrahlung erforderlich ist.
Wichtiger Hinweis bei einer Protonenbestrahlung in Kombination mit Chemotherapie:
Sollte eine kombinierte Behandlung aus Strahlentherapie und Chemotherapie angezeigt sein, kann diese in Zusammenarbeit mit Ihrem Heimatkrankenhaus stattfinden, wenn die Entfernung nicht zu groß ist.
Ansonsten erfolgt die Begleittherapie über das Team der Kinderonkologie oder dem Westdeutschen Tumorzentrum der Universitätsmedizin Essen.
Welche Informationen sind für die Erstvorstellung nötig?
Sollten Sie sich für die Protonenbestrahlung Ihres Hirn- oder anderen ZNS-Tumors interessieren, benötigen wir für die Prüfung folgende Dokumente:
- Zusammenfassender Arztbericht
- OP-Berichte
- Aktuelle CT- und MRT-Bilder
- Pathologiebefunde
Diese können Sie entweder selbst einreichen oder Ihr behandelnder Arzt bzw. Ihre behandelnde Ärztin. Auf Basis der vorliegenden Dokumente entscheidet unser radioonkologisches Team dann, ob eine Protonentherapie bei Ihnen angezeigt ist. Sollte dies der Fall sein, benötigen wir zu einem späteren Zeitpunkt wahrscheinlich zusätzliche Unterlagen. Gegebenenfalls fordern wir auch weitere Untersuchungen an, um eine optimale Therapieplanung durchzuführen.
Unser Case Management informiert Sie oder Ihren behandelnden Arzt bzw. Ihre Ärztin rechtzeitig, so dass die Therapie zeitnah beginnen kann.
Kostenübernahme der Protonentherapie
Mit diversen gesetzlichen Krankenkassen haben wir Verträge zur Übernahme der Kosten einer Protonentherapie von Hirntumoren geschlossen. Mit anderen und auch mit einigen privaten Krankenkassen haben wir Abläufe zur Kostenübernahme etabliert.
Wir unterstützen alle Patienten bei der Kostenklärung direkt von Beginn an.
Kontaktaufnahme
Sie möchten sich über die Möglichkeit der Protonenbehandlung im WPE informieren? Dann finden Sie nachfolgend Ihre Kontaktmöglichkeiten.
Jede neue Kontaktaufnahme erfolgt grundsätzlich über unser Case-Management – der Schnittstelle zwischen Ihnen und unserem therapeutisch-medizinischen Team. Dieses unterstützt Sie bei der Zusammenstellung Ihrer Unterlagen und beantwortet alle Ihre aufkommenden Fragen. Wenn Sie als Patientin oder Patient eine weite Anreise haben oder aus dem Ausland kommen, unterstützen wir Sie zudem bei der Suche nach einer geeigneten Unterkunft.
